Phẫu thuật loạn thị làm mỏng giác mạc thì có nên mổ không?
Loạn thị là tật khúc xạ phổ biến hiện nay gây mờ hoặc méo hình ảnh. Vậy phẫu thuật loạn thị làm mỏng giác mạc có nên không? Hãy cùng phân tích kỹ các khía cạnh quan trọng, cũng như tìm hiểu về các biến chứng sau mổ tật khúc xạ.
Hiểu về loạn thị
Loạn thị là tật khúc xạ phổ biến ảnh hưởng đến chất lượng nhìn của con người. Nguyên nhân chính là do hình dạng giác mạc không đều, khiến ánh sáng không được khúc xạ chính xác lên võng mạc.
Khi giác mạc mỏng, việc can thiệp phẫu thuật sẽ tiềm ẩn nhiều rủi ro hơn. Độ mỏng giác mạc ảnh hưởng trực tiếp đến khả năng phẫu thuật và mức độ an toàn của các can thiệp y khoa.
Các yếu tố đánh giá giác mạc bao gồm:
- Độ dày giác mạc.
- Cấu trúc mô học.
- Độ đàn hồi.
- Tình trạng bề mặt.
Việc xác định chính xác các đặc điểm này sẽ giúp bác sĩ có phương án can thiệp phù hợp và an toàn nhất.
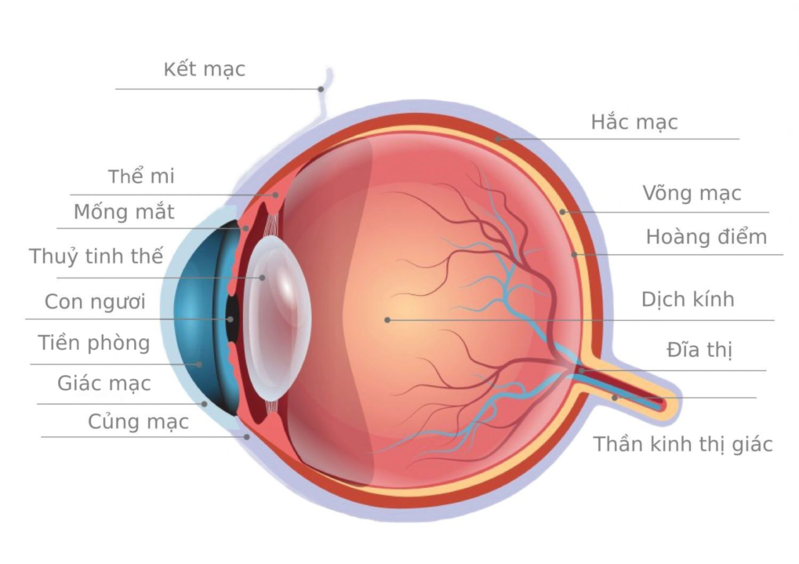
Độ mỏng giác mạc ảnh hưởng đến khả năng và mức độ an toàn của phẫu thuật
Các phương pháp phẫu thuật loạn thị
Hiện nay, có ba phương pháp chính để điều trị loạn thị bằng phẫu thuật:
LASIK (Laser-Assisted In Situ Keratomileusis):
- Kỹ thuật phổ biến nhất.
- Thời gian phẫu thuật ngắn (15-20 phút).
- Phục hồi nhanh, ít đau.
- Thích hợp cho độ loạn thị từ -0.5 đến -6.0 độ.
PRK (Photorefractive Keratectomy):
- Phương pháp ban đầu trước LASIK.
- Phù hợp với mỏng giác mạc.
- Quá trình phục hồi chậm hơn (3-7 ngày).
- Ít nguy cơ biến chứng sau mổ tật khúc xạ đối với mỏng giác mạc.
SMILE (Small Incision Lenticule Extraction):
- Kỹ thuật hiện đại, ít xâm lấn.
- Rạch nhỏ hơn so với LASIK.
- Giảm thiểu nguy cơ khô mắt.
- Phù hợp với nhiều trường hợp loạn thị.
So sánh các phương pháp:
| Phương pháp | Độ loạn thị | Thời gian phục hồi | Độ an toàn |
| LASIK | -0.5 đến -6.0 | 1-2 ngày | Trung bình |
| PRK | -1.0 đến -4.0 | 3-7 ngày | Cao |
| SMILE | -0.5 đến -5.0 | 2-3 ngày | Cao |
Lưu ý quan trọng:
- Không phải ai cũng phù hợp với phẫu thuật.
- Cần đánh giá kỹ tình trạng giác mạc.
- Tham khảo ý kiến chuyên gia nhãn khoa.
- Xét nghiệm đầy đủ trước phẫu thuật.
Các phương pháp như LASIK, PRK và SMILE giúp điều chỉnh loạn thị bằng cách thay đổi hình dạng giác mạc. Tuy nhiên, tất cả đều làm mỏng giác mạc, tiềm ẩn nguy cơ biến chứng sau mổ tật khúc xạ cao hơn cho giác mạc vốn đã mỏng. Mỗi phương pháp đều có ưu và nhược điểm riêng, việc lựa chọn phụ thuộc vào tình trạng mỏng giác mạc cụ thể của từng bệnh nhân.
Rủi ro phẫu thuật khi bị mỏng giác mạc
Phẫu thuật loạn thị trên mỏng giác mạc tiềm ẩn nhiều nguy cơ nghiêm trọng:
Các biến chứng sau mổ tật khúc xạ chính bao gồm:
Giãn giác mạc (Keratectasia):
- Tình trạng giác mạc bị yếu và phồng về phía trước.
- Gây méo và giảm thị lực vĩnh viễn.
- Khả năng cao xảy ra ở mỏng giác mạc.
- Khó điều trị, có thể cần ghép giác mạc.
Mất thị lực:
- Có thể tạm thời hoặc vĩnh viễn.
- Nguy cơ cao ở bệnh nhân mỏng giác mạc.
- Không thể phục hồi hoàn toàn.
Khô mắt:
- Giảm sản xuất nước mắt.
- Gây khó chịu và ảnh hưởng chất lượng cuộc sống.
- Có thể kéo dài nhiều tháng.
Nhiễm trùng:
- Nguy cơ nhiễm khuẩn sau phẫu thuật.
- Ảnh hưởng quá trình phục hồi.
- Có thể gây sẹo giác mạc.
Yếu tố tăng nguy cơ:
- Độ dày giác mạc dưới 500 micromet.
- Độ loạn thị cao trên 3 độ.
- Tuổi dưới 21 hoặc trên 45.
- Bệnh lý về mắt.
- Bệnh tự miễn.
Khuyến nghị:
- Khám đánh giá kỹ trước mổ.
- Thảo luận chi tiết với bác sĩ chuyên khoa.
- Cân nhắc kỹ lợi ích và rủi ro.
- Xem xét các phương án thay thế.
Nguy cơ phẫu thuật trên mỏng giác mạc gồm giãn giác mạc (keratectasia), mất thị lực, khô mắt và khó hồi phục. Các biến chứng sau mổ tật khúc xạ nghiêm trọng hơn khi giác mạc không đủ dày hoặc bền. Mỗi trường hợp là duy nhất, việc đánh giá toàn diện và thận trọng là then chốt để đảm bảo an toàn cho đôi mắt.

Phẫu thuật loạn thị trên mỏng giác mạc tiềm ẩn nhiều nguy cơ nghiêm trọng
Đánh giá độ an toàn của giác mạc
Trước khi quyết định phẫu thuật, việc đánh giá chi tiết giác mạc là bước quan trọng nhất để xác định tính khả thi và an toàn của can thiệp y khoa.
Các phương pháp kiểm tra chính:
Đo độ dày giác mạc:
- Sử dụng máy đo Pentacam hoặc OCT.
- Xác định chính xác độ dày từng vị trí.
- Ngưỡng an toàn:
- Trên 500 micromet.
- Dưới 450 micromet: không khuyến nghị phẫu thuật.
Chụp bản đồ giác mạc:
- Phân tích địa hình và cấu trúc chi tiết.
- Phát hiện các bất thường về hình dạng.
- Đánh giá độ cong và đều đặn.
Kiểm tra độ đàn hồi:
- Sử dụng máy Corvis ST.
- Đo khả năng chịu lực của giác mạc.
- Đánh giá nguy cơ biến dạng sau phẫu thuật.
Kiểm tra chất lượng giác mạc:
- Soi sinh hiển vi bề mặt giác mạc.
- Đánh giá tình trạng mô học.
- Phát hiện các tổn thương vi mô
Tiêu chí đánh giá an toàn:
- Độ dày giác mạc.
- Độ cong bề mặt.
- Chất lượng mô học.
- Khả năng chịu lực.
- Tình trạng sức khỏe mắt tổng thể.
Kết luận quan trọng:
- Không phải ai cũng phù hợp phẫu thuật.
- Mỗi trường hợp là duy nhất.
- Chuyên gia là người quyết định cuối cùng.
Việc kiểm tra toàn diện giúp giảm thiểu tối đa rủi ro và bảo vệ đôi mắt của bạn một cách hiệu quả nhất, đặc biệt khi bệnh nhân có tình trạng mỏng giác mạc.
Các lựa chọn thay thế không phẫu thuật
Khi phẫu thuật loạn thị không phải là giải pháp an toàn, có nhiều phương án điều chỉnh thị lực hiệu quả và ít rủi ro hơn:
Kính mắt chuyên dụng:
- Giải pháp truyền thống, an toàn nhất.
- Điều chỉnh chính xác tật khúc xạ.
- Không xâm lấn.
- Chi phí thấp.
- Dễ thay đổi độ.
Kính áp tròng chuyên biệt:
- Kính RGP (Rigid Gas Permeable).
- Điều chỉnh chính xác loạn thị.
- Chất liệu cứng, giữ nguyên hình dạng.
- Thời gian sử dụng lâu dài.
- Phù hợp độ loạn thị từ nhẹ đến trung bình.
Orthokeratology:
- Kỹ thuật định hình giác mạc ban đêm.
- Sử dụng kính áp tròng đặc biệt khi ngủ.
- Tạm thời điều chỉnh độ cong giác mạc.
- Không xâm lấn.
- Hiệu quả với trẻ em và người trưởng thành.
So sánh ưu nhược điểm:
| Phương pháp | Ưu điểm | Nhược điểm | Chi phí |
| Kính mắt | An toàn, dễ thay đổi | Phải đeo thường xuyên | Thấp |
| Kính RGP | Chính xác, bền | Khó thích ứng | Trung bình |
| Ortho-K | Không xâm lấn, tạm thời | Cần theo dõi chặt | Cao |
Khuyến nghị:
- Tham vấn chuyên gia nhãn khoa.
- Đánh giá tình trạng mắt cụ thể.
- Cân nhắc tuổi tác, độ loạn thị.
- Xem xét chi phí và hiệu quả lâu dài.
Mỗi giải pháp đều có ưu điểm riêng, lựa chọn phụ thuộc vào tình trạng cá nhân và mục tiêu điều trị. Sử dụng kính mắt, kính áp tròng (đặc biệt là RGP), hoặc liệu pháp thị lực như orthokeratology là các giải pháp an toàn hơn đối với các trường hợp nhẹ của mỏng giác mạc. Đối với trường hợp mỏng giác mạc nặng, có thể cân nhắc phẫu thuật nội nhãn (ICL).
Orthokeratology là phương án điều chỉnh loạn thị hiệu quả và ít rủi ro
Chăm sóc mắt sau mổ
Sau phẫu thuật điều chỉnh tật khúc xạ, quá trình phục hồi đòi hỏi sự chăm sóc và theo dõi kỹ lưỡng. Dưới đây là hướng dẫn toàn diện giúp bạn phục hồi an toàn và nhanh chóng.
Giai đoạn ngay sau mổ (24-48 giờ đầu)
Trong 1-2 ngày đầu tiên, cơ thể bắt đầu quá trình phục hồi:
- Mắt có thể bị khô, ngứa nhẹ.
- Ánh sáng gây khó chịu.
- Thị lực hơi mờ và không ổn định.
- Hướng dẫn cụ thể:
- Sử dụng thuốc nhỏ mắt theo đúng chỉ định.
- Đeo kính bảo vệ để tránh va chạm.
- Hạn chế hoạt động gắng sức.
- Nghỉ ngơi nhiều.
- Không chà xát mắt.
Chăm sóc trong tuần đầu
Để đảm bảo quá trình phục hồi tốt nhất:
- Nghỉ việc 3-5 ngày.
- Hạn chế sử dụng màn hình điện tử.
- Tránh môi trường nhiều bụi.
- Đeo kính râm khi ra ngoài.
- Ngủ đủ giấc (7-8 giờ/ngày).
Theo dõi và kiểm tra
Các mốc kiểm tra quan trọng:
- Sau 24 giờ: Khám đầu tiên.
- Sau 1 tuần: Đánh giá ban đầu.
- Sau 1 tháng: Kiểm tra chức năng thị giác.
- Sau 3 tháng: Đánh giá kết quả cuối cùng.
Dấu hiệu cảnh báo cần chú ý
Những triệu chứng bất thường cần liên hệ ngay bác sĩ:
- Đau nhức kéo dài trên 48 giờ.
- Mắt đỏ bất thường.
- Giảm thị lực đột ngột.
- Nhìn mờ không cải thiện.
- Chảy nước mắt nhiều.
Chế độ ăn uống hỗ trợ phục hồi.
Dinh dưỡng đóng vai trò quan trọng:
- Bổ sung vitamin A, C, E.
- Ăn nhiều rau xanh, trái cây.
- Uống đủ nước (2-2,5 lít/ngày).
- Tăng cường thực phẩm giàu omega-3.
- Hạn chế đồ cay, chiên rán.
- Bổ sung collagen.
Chăm sóc mắt lâu dài
Để duy trì kết quả phẫu thuật:
- Sử dụng nước mắt nhân tạo.
- Bảo vệ mắt khỏi ánh nắng trực tiếp.
- Đeo kính râm có chỉ số UV.
- Khám định kỳ 6 tháng/lần.
- Tập các bài tập vận động mắt.
Lưu ý quan trọng
Nguyên tắc vàng trong phục hồi:
- Tuân thủ 100% hướng dẫn bác sĩ.
- Kiên nhẫn, không nóng vội.
- Theo dõi sát tình trạng mắt.
- Báo ngay các bất thường.
Mỗi trường hợp phẫu thuật là riêng biệt. Sự chăm sóc cẩn thận, kiên nhẫn sẽ quyết định kết quả cuối cùng của việc điều trị loạn thị.
Hãy đến vivision để cùng chúng tôi tìm hiểu về việc làm mỏng giác mạc của phẫu thuật loạn thị và các biến chứng sau mổ tật khúc xạ cũng như cùng chung tay chăm sóc đôi mắt của trẻ.
Lời khuyên
Thảo luận kỹ với bác sĩ nhãn khoa để cân nhắc cẩn thận giữa lợi ích và rủi ro. Ưu tiên bảo vệ giác mạc, đặc biệt khi bệnh nhân gặp tình trạng mỏng giác mạc và xem xét các giải pháp điều trị thay thế trước khi quyết định phẫu thuật.


Chuyên môn: Bác sĩ chuyên khoa Mắt với hơn 10 năm kinh nghiệm trong lĩnh vực Mắt, và khúc xạ mắt trẻ em.
Uy tín: Bác sĩ Thiện được đánh giá cao bởi chuyên môn y khoa vững vàng, phong cách làm việc chuyên nghiệp và tận tâm với người bệnh. Nhờ sự chẩn đoán chính xác, tư vấn nhiệt tình và phác đồ điều trị hiệu quả, bác sĩ đã giúp đỡ nhiều bệnh nhân vượt qua bệnh tật.
Gắn thẻ: